Plateau Technique
Plateau technique
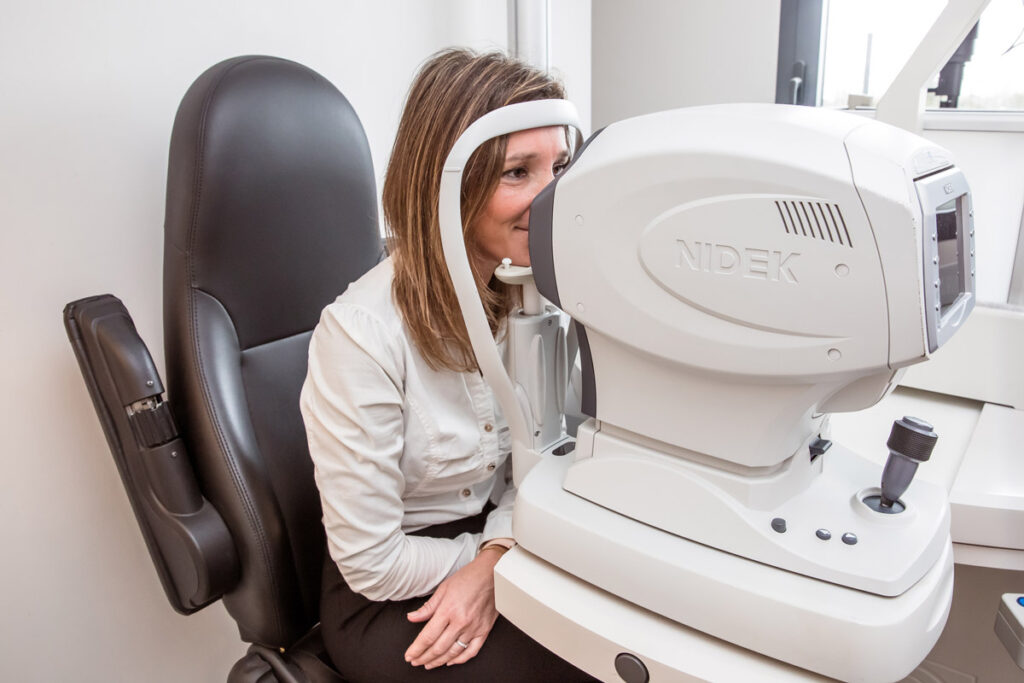
Autoréfractométrie
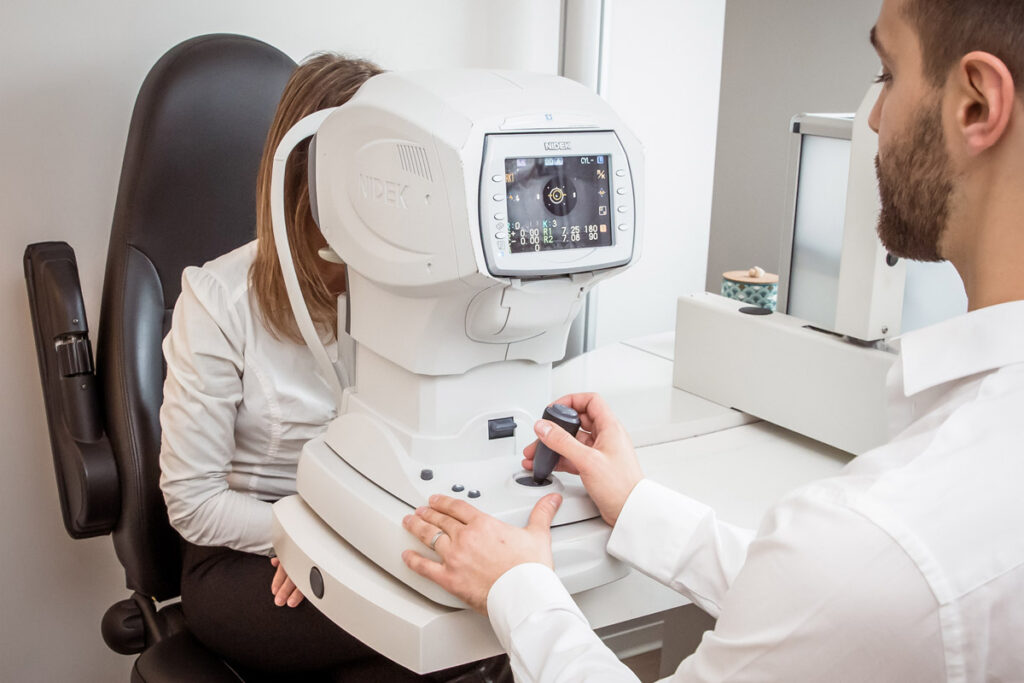
L’autoréfractométrie est un examen ophtalmologique qui permet de mesurer objectivement la réfraction de l’œil, c’est-à-dire la manière dont il focalise la lumière sur la rétine.
Elle sert à détecter et quantifier les défauts visuels tels que la myopie, l’hypermétropie, l’astigmatisme ou la presbytie.
C’est souvent la première étape d’un examen de la vue, avant la prescription de lunettes ou de lentilles.
Elle repose sur l’analyse de la réflexion d’un faisceau lumineux infrarouge projeté à travers la pupille.
L’appareil, appelé autoréfractomètre, mesure la modification du trajet du faisceau réfléchi par la rétine pour déterminer la puissance optique de l’œil.
L’analyse fournit trois valeurs principales : la sphère (myopie ou hypermétropie), le cylindre (astigmatisme) et l’axe du cylindre.
Les résultats sont exprimés en dioptries et constituent une mesure objective du défaut visuel.
Ils servent de point de départ à l’examen subjectif (avec verres d’essai) réalisé ensuite par l’ophtalmologiste ou l’orthoptiste.
Indications
L’autoréfractométrie est un examen de base en ophtalmologie, indiqué dans de nombreuses situations :
- Quantification des amétropies (myopie, hypermétropie, astigmatisme, presbytie) avant la prescription de lunettes ou de lentilles
- Dépistage précoce des troubles visuels ou de l’amblyopie (œil paresseux) chez l’enfant
- Surveillance de l’évolution d’un déficit visuel
- Suivi de pathologies oculaires
- Bilan pré et postopératoire d’une chirurgie oculaire
Déroulement de l’examen
- Installation du patient : le patient est assis face à l’appareil, le menton et le front appuyés
- Fixation : le patient fixe son regard sur un point lumineux ou une image floue à l’intérieur de l’appareil
- Mesure automatique : le faisceau infrarouge est projeté dans l’œil et réfléchi par la rétine
- Analyse des résultats : la sphère, le cylindre et l’axe sont affichés et analysés par le médecin
Plateau technique
Tonopachymétrie
La tonopachymétrie est un examen combiné qui mesure à la fois la pression intraoculaire (tonométrie) et l’épaisseur de la cornée (pachymétrie).
La mesure de la pression intraoculaire (PIO) dépend partiellement de l’épaisseur cornéenne :
- une cornée fine peut sous-estimer la pression intraoculaire
- une cornée épaisse peut la surestimer
L’association des deux mesures permet donc d’obtenir une pression corrigée plus représentative de la réalité physiologique.
Mesure de la pression intraoculaire (tonométrie)
La tonométrie évalue la force exercée par le liquide intraoculaire sur les parois internes de l’œil. Plus la pression est élevée, plus la cornée résiste à sa déformation.
Différentes techniques existent :
- Tonométrie à aplanation (Goldmann) : méthode de référence, mesurant la force nécessaire pour aplatir une petite surface de la cornée. Elle nécessite l’utilisation d’un collyre anesthésiant.
- Tonométrie à air : un petit jet d’air déforme brièvement la cornée, sans contact direct.
- Tonométrie combinée optique : mesure simultanément de la PIO et de la pachymétrie par technologie optique sans contact.
Mesure de l’épaisseur cornéenne (pachymétrie)
La pachymétrie mesure l’épaisseur centrale de la cornée, généralement autour de 540 µm.
La méthode la plus couramment utilisée est la pachymétrie optique qui utilise la lumière pour déterminer l’épaisseur cornéenne avec une grande précision.
Indications
Les indications de la tonopachymétrie sont nombreuses :
- Dépistage et suivi du glaucome
– Évaluation de la pression intraoculaire corrigée
– Détermination du facteur de risque glaucomateux (antécédents familiaux, myopie forte, cornée fine, corticothérapie)
– Suivi des patients sous traitement ou après chirurgie
- Bilans préopératoires
– Avant chirurgie réfractive (LASIK, PKR) : l’épaisseur cornéenne est essentielle pour la sécurité du geste
– Avant chirurgie du glaucome ou de la cataracte
- Pathologies cornéennes
– Surveillance des dystrophies cornéennes, œdèmes cornéens et kératocônes
– Suivi après greffe de cornée ou chirurgie réfractive
Déroulement de l’examen
La tonopachymétrie est un examen simple, rapide et indolore ne nécessitant aucune préparation particulière.
Les étapes principales de l’examen sont :
- Installation du patient : le patient est assis face à l’appareil, le menton et le front appuyés
- Mesure de la pression intraoculaire : un souffle d’air bref est dirigé vers la cornée
- Mesure de l’épaisseur cornéenne : par méthode optique sans contact
- Analyse : le logiciel calcule la PIO corrigée selon l’épaisseur cornéenne mesurée
- Interprétation médicale : l’ophtalmologiste confronte les résultats aux valeurs de référence et au contexte clinique (facteurs de risque)
Plateau technique
Biomicroscopie (examen à la lampe à fente)

La biomicroscopie, aussi appelée examen à la lampe à fente, permet une observation détaillée des structures antérieures et postérieures de l’œil, de la cornée jusqu’à la rétine à l’aide d’un microscope optique à fort grossissement.
La lampe à fente, associe un microscope binoculaire à une source lumineuse orientable produisant un faisceau en forme de fente, réglable en largeur, intensité et orientation. Le principe repose sur la réflexion et la transmission de la lumière à travers les tissus transparents de l’œil. En variant l’angle et la largeur du faisceau lumineux, l’ophtalmologiste peut examiner chaque couche oculaire séparément : les paupières, la conjonctive, la sclère, la cornée, la chambre antérieure, l’iris, la pupille et le cristallin.
En utilisant des verres spéciaux, elle permet également d’examiner le fond d’œil : le vitré, la rétine et le nerf optique.
Indications
La biomicroscopie est un examen systématique lors d’une consultation ophtalmologique.
Elle est indiquée dans de nombreux contextes cliniques :
Examen de routine
– Bilan de la surface et des milieux oculaires
– Contrôle de la transparence cornéenne et du cristallin
Pathologies de la surface oculaire
– Conjonctivites, kératites, ulcères cornéens
– Syndrome sec oculaire
– Traumatismes oculaires
Pathologies intraoculaires
– Cataracte
– Inflammations intraoculaires (uvéites)
– Glaucome : étude de l’angle irido-cornéen et du nerf optique
– Rétinopathies et lésions maculaires
Évaluations pré- et post-opératoires
– Contrôle avant et après chirurgie oculaire
Déroulement de l’examen
L’examen est simple, rapide et indolore. Il ne nécessite généralement aucune préparation sauf en cas de dilatation pupillaire ou de fond d’œil avec des verres contact.
Les étapes principales de l’examen sont :
- Installation du patient : le patient est assis face à la lampe à fente, le menton et le front appuyés
- Observation : l’ophtalmologiste oriente le faisceau lumineux pour explorer successivement les différentes structures oculaires
- Utilisation de collyres dans certains cas :
– Fluorescéine pour visualiser des lésions cornéennes
– Collyre dilatateur pour le fond d’œil
– Collyre anesthésiant pour contrôler une pression intraoculaire trop élevée ou pour examiner le fond d’œil avec un verre contact
Plateau technique
Rétinographie
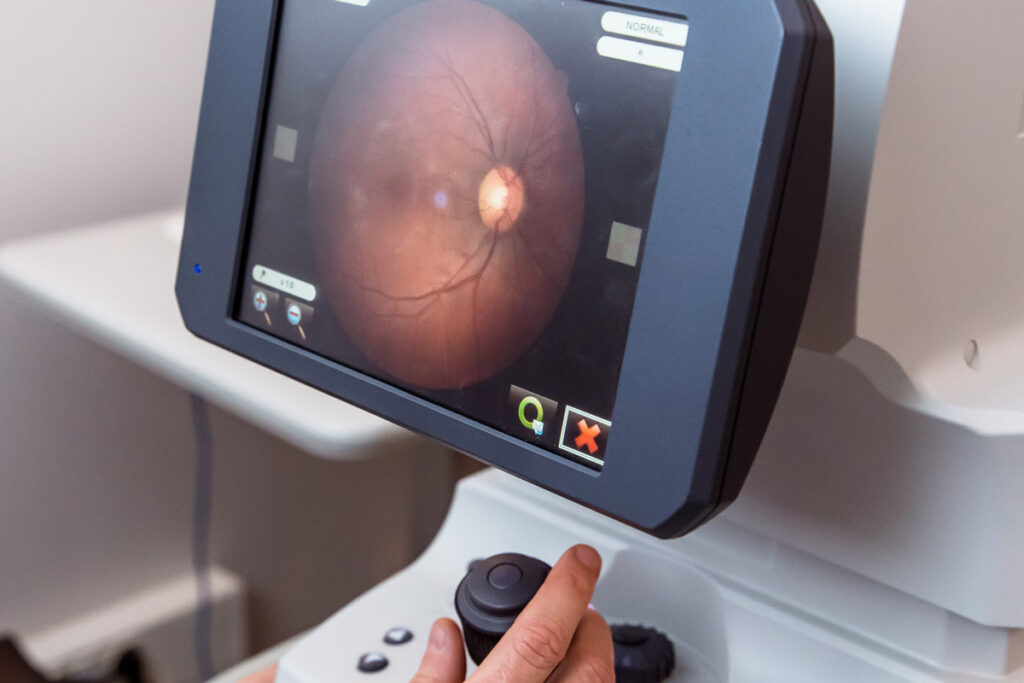
La rétinographie est un examen d’imagerie médicale permettant de photographier le fond de l’œil, c’est-à-dire la rétine, le nerf optique et les vaisseaux rétiniens.
L’appareil est équipé d’un système optique permettant d’obtenir une image nette et détaillée de l’intérieur de l’œil à travers la pupille. Les images obtenues permettent d’évaluer la rétine (zones maculaire et périphérique), la papille optique (tête du nerf optique) et les vaisseaux rétiniens (artères et veines).
Aujourd’hui les rétinographes sont le plus souvent non mydriatiques permettant de réaliser des clichés sans dilatation pupillaire très utiles dans le dépistage des rétinopathies.
L’évolution technologique majeure concerne les rétinographes grand champ. Ils permettent de visualiser jusqu’à 200° du fond d’œil (contre environ 30 à 45° pour les rétinographes standards). Grâce à cette large couverture, ils offrent une meilleure exploration de la périphérie rétinienne utile pour détecter des lésions périphériques souvent invisibles sur les clichés classiques.
Indications
La rétinographie est un examen de référence dans de nombreuses situations :
- Dépistage et suivi de la rétinopathie diabétique +++
- Dépistage et suivi de la rétinopathie hypertensive
- Dépistage et suivi du glaucome et des neuropathies optiques
- Dépistage et suivi des pathologies maculaires dont la dégénérescence maculaire liée à l’âge (DMLA)
- Dépistage et suivi des pathologies rétiniennes vasculaires
- Surveillance de lésions rétiniennes (cicatrices, naevus …)
- Recherche de lésions rétiniennes après un traumatisme ou une baisse d’acuité visuelle inexpliquée
- Suivi postchirurgie rétinienne ou post-laser rétinien
- Contrôle de pathologies oculaires héréditaires ou inflammatoires
Déroulement de l’examen
L’examen est simple, rapide et indolore. Il ne nécessite généralement aucune préparation particulière, sauf en cas de dilatation pupillaire.
Les étapes principales de l’examen sont :
- Installation du patient : le patient est assis face à l’appareil, le menton et le front appuyés
- Fixation : le patient regarde un point lumineux dans l’appareil.
- Prise des clichés
- Analyse des images : les clichés sont interprétés par l’ophtalmologiste.
Plateau technique
Champ visuel
Le champ visuel correspond à l’ensemble de l’espace que l’on peut voir quand on fixe un point droit devant soi, sans bouger les yeux. Il comprend donc tout ce que l’on perçoit sur les côtés, en haut, en bas et au centre, même sans tourner la tête. Il nécessite un bon fonctionnement de la rétine, du nerf optique et des voies visuelles jusqu’au cortex occipital.
L’exploration du champ visuel permet de détecter des zones où la vision est diminuée ou absente, appelées scotomes. Ces anomalies peuvent révéler des maladies des yeux ou du cerveau.
Les deux grands types de champ visuel :
La périmétrie automatisée standard (PAS)
C’est la méthode la plus utilisée aujourd’hui. Le patient fixe un point lumineux au centre d’un écran. De petites lumières apparaissent à différents endroits et à différentes intensités.
Le patient appuie sur un bouton dès qu’il voit une lumière. Le système mesure la sensibilité rétinienne (la capacité à percevoir des lumières faibles) en chaque point du champ visuel. Cette technique est très précise et reproductible, idéale pour suivre l’évolution d’une maladie comme le glaucome.
2 - La périmétrie cinétique manuelle (type Goldmann)
Cette méthode est plus ancienne, mais reste utile dans certains cas. L’examinateur déplace manuellement un point lumineux depuis la périphérie vers le centre, et le patient signale quand il perçoit la lumière. Cela permet de tracer les limites du champ visuel pour différentes intensités lumineuses. Elle est particulièrement utile pour les atteintes neurologiques ou les champs visuels très réduits.
Indications
L’examen du champ visuel est demandé dans plusieurs situations :
- Atteinte du nerf optique
– Dépistage et suivi du glaucome
– Dépistage et suivi des neuropathies optiques
- Atteinte neurologique
– Accident vasculaire cérébral
– Tumeur cérébrale
– Traumatisme touchant les voies visuelles
- Suivi de traitement pouvant altérer la vision (hydroxychloroquine…)
- Certificat médical d’un handicap visuel (MDPH)
Déroulement de l’examen
L’examen est indolore, non invasif et ne nécessite aucune préparation particulière. Il demande surtout de la concentration et de la coopération.
Les étapes principales de l’examen sont :
- Installation du patient : le patient est assis face à l’appareil, le menton et le front appuyés.
- L’examen se fait un œil après l’autre avec la correction optique.
- Fixation : le patient fixe un point central et doit signaler, à l’aide d’un bouton, chaque fois qu’il voit un flash lumineux.
- L’examen dure environ 5 à 10 minutes par œil selon le type de test.
- Analyse des résultats : le résultat est affiché sous forme de carte du champ visuel que le médecin interprète pour repérer d’éventuelles zones de perte ou de baisse de sensibilité.
Plateau technique
OCT
Tomographie en cohérence optique
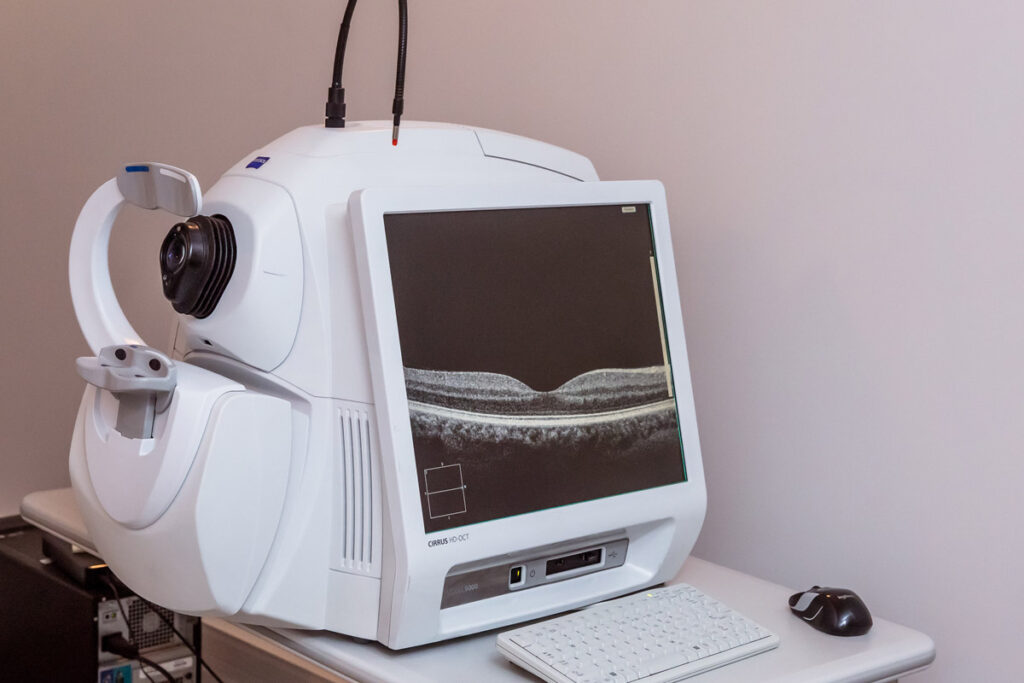
La Tomographie en Cohérence Optique (OCT) est une technique d’imagerie qui permet d’obtenir des coupes optiques en très haute résolution des structures oculaires. Elle utilise un faisceau lumineux infrarouge pour visualiser en détail les tissus transparents ou semi-transparents de l’œil, notamment la rétine, le nerf optique et la cornée.
L’OCT repose sur le principe de l’interférométrie à basse cohérence : un faisceau lumineux est projeté dans l’œil et la lumière réfléchie par les différentes couches tissulaires est analysée pour reconstituer une image en coupe transversale.
Selon la zone analysée, on distingue trois principaux types d’OCT :
1 - OCT papillaire
L’OCT papillaire analyse la tête du nerf optique et les fibres nerveuses rétiniennes (RNFL). L’appareil effectue un balayage circulaire autour de la papille optique mesurant l’épaisseur des fibres nerveuses rétiniennes et la morphologie de la papille (taille et excavation). Les données obtenues permettent de détecter une atteinte du nerf optique notamment dans le glaucome, suivre l’évolution de la perte de fibres nerveuses et comparer les mesures à une base de données normative.
2 - OCT maculaire
L’OCT maculaire explore la région centrale de la rétine (macula et fovéa), zone essentielle pour la vision fine. Il reconstitue les différentes couches rétiniennes et mesure leur épaisseur.
3 - OCT du segment antérieur
L’OCT du segment antérieur permet d’analyser en haute résolution les structures situées à l’avant de l’œil : la cornée, la chambre antérieure et l’angle irido-cornéen.
Cet examen fournit des informations précises sur l’épaisseur et la courbure cornéenne, la profondeur de la chambre antérieure et la configuration de l’angle irido-cornéen.
Indications
1 - OCT papillaire
- Dépistage et suivi du glaucome
- Dépistage et suivi des neuropathies optiques
2 - OCT maculaire
- Dépistage et suivi de la dégénérescence maculaire liée à l’âge (DMLA)
- Dépistage et suivi des œdèmes maculaires (diabète, occlusions vasculaires)
- Diagnostic et suivi des trous maculaires et des membranes épirétiniennes
3 - OCT du segment antérieur
- Pathologies cornéennes
- Pathologies de l’angle irido-cornéen
- Bilan préopératoire : cataracte, glaucome, chirurgie réfractive
- Analyse du film lacrymal
Déroulement de l’examen
L’examen OCT est simple, rapide et indolore. Il dure environ 5 minutes et ne nécessite ni anesthésie ni dilatation pupillaire.
Les étapes principales de l’examen sont :
- Installation du patient : le patient est assis face à l’appareil, le menton et le front appuyés
- Fixation : le patient regarde une source lumineuse dans l’appareil
- Acquisition des images
- Analyse informatique des images
- Interprétation médicale des clichés par l’ophtalmologiste
Plateau technique
Biométrie

La biométrie oculaire permet de déterminer avec précision les dimensions internes de l’œil, notamment en vue de calculer la puissance de l’implant intraoculaire nécessaire avant une chirurgie de la cataracte ou une intervention réfractive.
La biométrie oculaire repose sur la mesure des structures anatomiques de l’œil :
- la longueur axiale (distance entre la cornée et la rétine)
- la profondeur de la chambre antérieure,
- l’épaisseur du cristallin,
- la courbure cornéenne (kératométrie)
Ces mesures permettent de calculer la puissance optique de l’œil et d’estimer la puissance de l’implant intraoculaire à poser lors d’une chirurgie de la cataracte.
La biométrie optique est la technique la plus utilisée de nos jours. Elle utilise un faisceau lumineux infrarouge pour mesurer les distances internes de l’œil avec une grande précision ainsi que la courbure cornéenne et la topographie antérieure de la cornée. Les valeurs mesurées sont ensuite intégrées dans des formules de calcul (Barrett, Haigis, SRK/T …) permettant de déterminer la puissance de l’implant intraoculaire la plus adaptée à chaque œil.
Indications
La biométrie oculaire est indiquée dans plusieurs situations :
- Avant une chirurgie de la cataracte
- Avant une chirurgie réfractive (PRK, LASIK, implant phake, échange de cristallin clair)
- En cas d’amétropie importante (forte myopie ou hypermétropie)
Déroulement de l’examen
L’examen est rapide, indolore et sans contact.
Afin d’augmenter la fiabilité de l’examen, il est recommandé de ne pas porter de lentilles de contact pendant 24 à 48 heures avant l’examen pour les lentilles souples et une à deux semaines pour les lentilles rigides.
Les étapes principales de l’examen sont :
- Installation du patient : le patient est assis face à l’appareil, le menton et le front appuyés
- Fixation : le patient fixe son regard sur un point lumineux
- Acquisition des mesures optiques
- Analyse informatique : intégration des données dans les formules de calcul
- Validation médicale : vérification par l’ophtalmologiste
Plateau technique
Topographie cornéenne

La topographie cornéenne permet d’analyser la forme et la courbure de la cornée, la surface transparente située à l’avant de l’œil.
Deux grands types de topographes existent :
– les topographes Placido : ils analysent la réflexion d’anneaux lumineux (disques de Placido) pour mesurer la courbure antérieure de la cornée.
– les topographes par élévation : ils utilisent des techniques plus avancées, comme la caméra Scheimpflug ou la scanning-slit, pour étudier la face antérieure et postérieure de la cornée ainsi que son épaisseur (pachymétrie).
Les cartes obtenues traduisent les variations de courbure :
– les zones chaudes (rouges) représentent les zones plus bombées,
– les zones froides (bleues) indiquent les zones plus plates.
Ces représentations permettent de repérer des anomalies de régularité ou de symétrie de la cornée.
Indications
La topographie cornéenne est indiquée dans de nombreuses situations :
- Avant une chirurgie réfractive au laser (LASIK, PKR…)
- Avant une chirurgie de la cataracte
- Pour le dépistage et le suivi du kératocône
- En cas d’astigmatisme irrégulier ou évolutif
- Pour l’adaptation de lentilles de contact rigides
- Avant et après une chirurgie cornéenne
Déroulement de l’examen
L’examen est rapide, indolore et sans contact. Aucune préparation n’est nécessaire. Cependant, il est important de ne pas porter de lentilles de contact pendant 24 à 48 heures avant l’examen pour les lentilles souples et une à deux semaines pour les lentilles rigides.
Les étapes principales de l’examen sont :
- Installation : le patient est assis face à l’appareil, le menton et le front appuyés
- Fixation : le patient regarde un point lumineux au centre de l’appareil
- Acquisition des images.
- Analyse : un logiciel reconstitue automatiquement la topographie et affiche les cartes colorées
- Interprétation médicale : l’ophtalmologiste interprète les cartes pour détecter d’éventuelles anomalies.
Plateau technique
Microscopie spéculaire
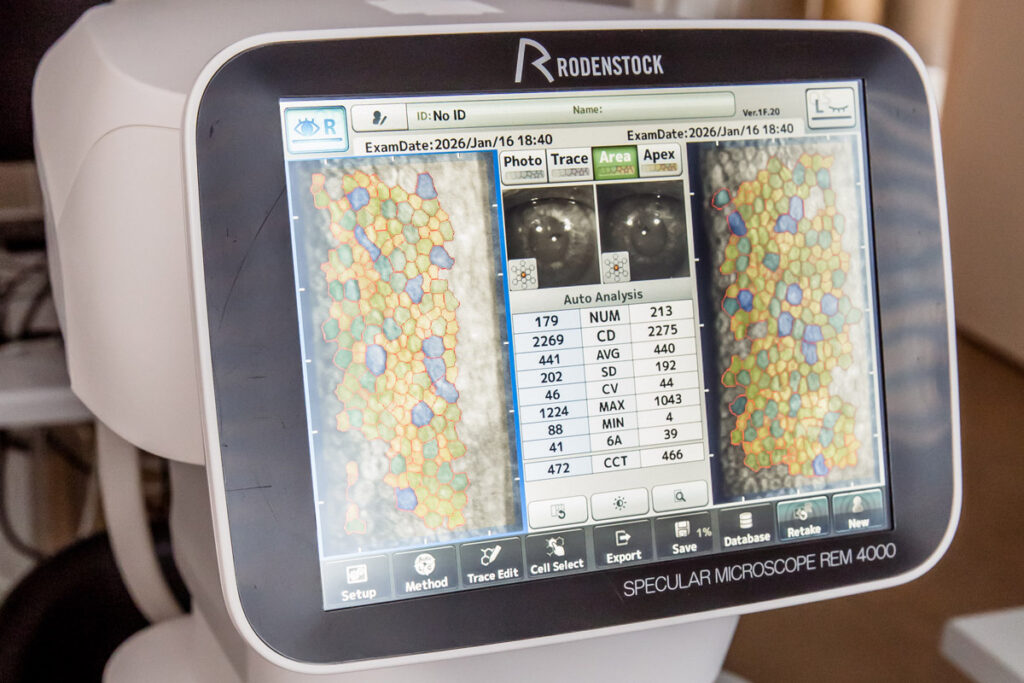
La microscopie spéculaire permet d’analyser les cellules endothéliales de la cornée, c’est-à-dire la couche la plus interne de celle-ci. Ces cellules jouent un rôle essentiel dans le maintien de la transparence cornéenne. L’examen permet d’évaluer leur densité, leur taille et leur morphologie, éléments clés pour surveiller la santé cornéenne en particulier avant ou après une chirurgie oculaire.
Elle repose sur le principe de la réflexion lumineuse. L’appareil projette un faisceau lumineux sur la surface postérieure de la cornée (l’endothélium). Une partie de cette lumière est réfléchie par les cellules endothéliales et captée par un système optique à fort grossissement, permettant d’obtenir une image agrandie du pavage cellulaire.
L’analyse informatique des images permet de mesurer : la densité cellulaire endothéliale (nombre de cellules par mm²), la taille moyenne des cellules (coefficient de variation) et la régularité de leur forme (hexagonalité). La diminution du nombre de cellules ou la déformation de leur forme témoigne d’une souffrance endothéliale qui peut menacer la transparence cornéenne.
Indications
La microscopie spéculaire est indiquée dans de nombreuses situations où l’intégrité de l’endothélium cornéen doit être évaluée :
- Avant une chirurgie oculaire
– Chirurgie de la cataracte
– Chirurgie réfractive
– Chirurgie du glaucome
- Après une chirurgie oculaire
– Chirurgie de la cataracte
– Implant intraoculaire
– Greffe de cornée
- Dans les pathologies cornéennes
– Dystrophie endothéliale de Fuchs
– Traumatismes cornéens (chirurgicaux, mécaniques, chimiques).
– Kératopathies bulleuses et œdèmes cornéens
Déroulement de l’examen
L’examen est rapide, indolore et sans contact.
Les étapes principales de l’examen sont :
- Installation du patient : le patient est assis face à l’appareil, le menton et le front appuyés
- Fixation : le patient regarde un point lumineux dans l’appareil
- Acquisition des images : l’appareil capture automatiquement l’image de l’endothélium en quelques secondes
- Analyse informatique : le logiciel identifie les contours cellulaires et calcule la densité, la taille et la forme des cellules
- Interprétation médicale : l’ophtalmologiste compare les résultats aux valeurs de référence et évalue la vitalité endothéliale
Plateau technique
Laser YAG
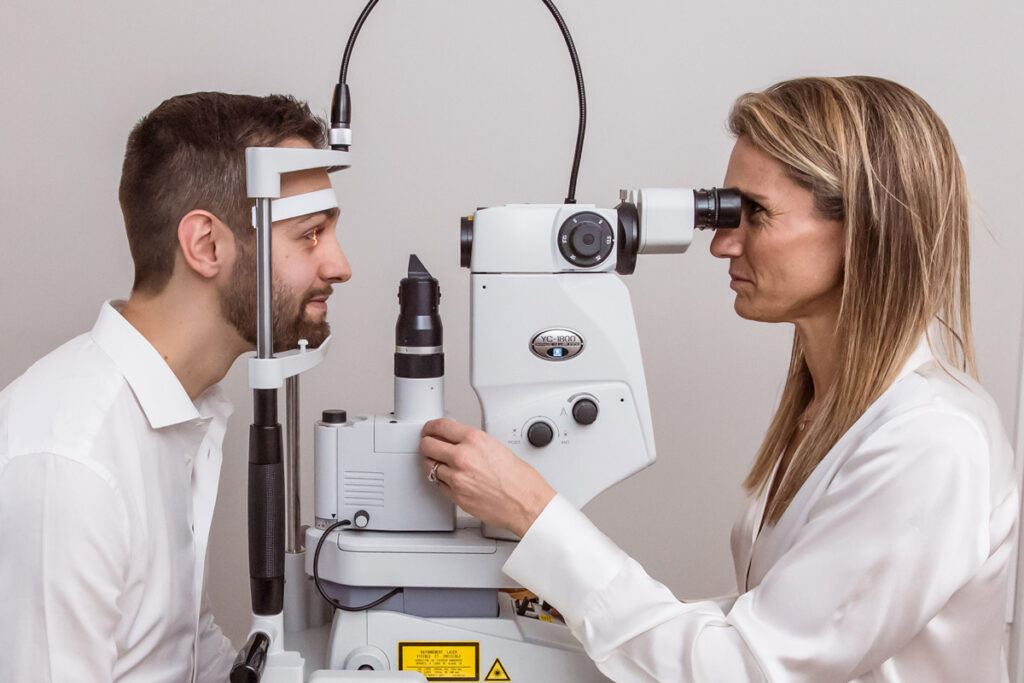
Le laser YAG (Néodynium-Doped Yttrium Aluminium Garnet) est un laser photo-disruptif qui émet une énergie lumineuse de courte durée et de très forte intensité, capable de créer une micro-perforation localisée dans les tissus oculaires sans provoquer de brûlure ni d’échauffement.
Le principe repose sur la formation d’une onde de choc dans une zone très précise du tissu visé. Cette onde fragmente ou ouvre la structure ciblée tout en préservant les tissus environnants.
Les deux principales utilisations sont :
– le laser YAG postérieur ou capsulotomie postérieure pour traiter l’opacification capsulaire secondaire après une chirurgie de la cataracte.
– le laser YAG antérieur ou iridotomie périphérique pour créer une petite ouverture dans l’iris et faciliter la circulation de l’humeur aqueuse dans certains glaucomes à angle fermé.
L’énergie du laser est appliquée par voie externe, à travers la cornée, à l’aide d’un microscope optique de précision (lampe à fente équipée du laser).
Indications du Laser YAG
Opacification capsulaire postérieure (cataracte secondaire)
C’est l’indication la plus fréquente. Après une chirurgie de la cataracte, la fine membrane située derrière l’implant (la capsule postérieure) peut devenir progressivement opaque entraînant une baisse de vision, un voile ou un éblouissement.
Le laser YAG postérieur ou capsulotomie postérieure permet d’ouvrir cette membrane de manière précise et définitive, rétablissant immédiatement la transparence optique.
Glaucome à angle fermé ou angle étroit
Le laser YAG antérieur ou iridotomie périphérique consiste à réaliser une micro-ouverture dans l’iris permettant à l’humeur aqueuse de circuler plus librement de la chambre postérieure vers la chambre antérieure. Cela prévient ou traite les crises de glaucome par fermeture de l’angle.
Déroulement du traitement
L’intervention au laser YAG est rapide, indolore et réalisée en consultation, sans hospitalisation.
Les étapes principales du laser YAG postérieur ou capsulotomie postérieure sont :
- Préparation de l’œil : une dilatation de la pupille est nécessaire avant le laser
- Installation du patient : le patient est assis, le menton et le front appuyés
- Fixation : le patient regarde un point de fixation avec l’autre œil
- Traitement au laser : le médecin déclenche une série d’impulsions laser précises pour ouvrir la capsule postérieure
- Après le laser : un traitement par collyres anti-inflammatoires et hypotonisants est nécessaire quelques jours
La perception de corps flottants est fréquente dans les jours ou semaines suivant le laser et régresse progressivement.
Les étapes principales du laser YAG antérieur ou iridotomie périphérique sont :
Préparation de l’œil : une constriction de la pupille (myosis) est nécessaire avant le laser.
Le collyre myotique peut-être un peu douloureux et entrainer des céphalées pendant une heure
Installation du patient : le patient est assis, le menton et le front appuyés
Fixation : l’immobilité de l’œil est facilitée par l’utilisation d’un verre contact
Traitement au laser : le médecin focalise le laser sur la base de l’iris pour créer une microperforation
Après le laser : un traitement par collyres anti-inflammatoires et hypotonisants est nécessaire pendant quelques jours
Après le laser la vision de l’œil traité est brouillée pendant quelques heures et empêche la conduite.

