Pathologies et Traitements
Maladies de l'oeil
Introduction
Cataracte
La cataracte est une maladie de l’œil liée à l’opacification du cristallin. C’est la cause de cécité la plus importante dans le monde. Elle survient souvent de manière progressive, en général après 60 ans.
Le traitement de la cataracte consiste en une chirurgie, dite par phacoémulsification, avec mise en place d’un implant intra-oculaire. C’est l’intervention chirurgicale la plus pratiquée en France.
Nos chirurgiens effectuent leurs interventions chirurgicales à la polyclinique Saint-Roch, à Montpellier.
La chirurgie de cataracte est réalisée la plupart du temps sous anesthésie locale, et la récupération visuelle est rapide, en quelques jours.
Plusieurs types d’implants intra-oculaires existent, et permettent un traitement personnalisé en fonction de vos préférences, que nos chirurgiens se feront un plaisir de vous expliquer.
Pour plus d’informations sur la chirurgie et les implants disponibles.
Les questions des patients :
Quels sont les premiers symptômes de la cataracte ?
La cataracte provoque une vision floue, une gêne à la lumière, des éblouissements et une baisse de la vision nocturne.
Quand faut-il se faire opérer de la cataracte ?
L’opération est indiquée lorsque la cataracte gêne la vie quotidienne (lecture, conduite, écrans).
Glaucome
Le glaucome chronique est une atteinte progressive du nerf optique, qui évolue de manière silencieuse. C’est la première cause de cécité irréversible dans le monde. Son traitement repose principalement sur la baisse de la pression intra-oculaire.
Le glaucome est asymptomatique au début de la maladie, et il peut mener à la cécité par la perte progressive du champ visuel, c’est pourquoi son dépistage est important.
Un suivi régulier est nécessaire en cas de glaucome chronique avéré (parfois plusieurs fois par an) afin de s’assurer de la stabilité de la pathologie.
Le suivi de l’évolution du glaucome en consultation est assuré notamment par la mesure de la pression intra-oculaire, l’étude de l’aspect du nerf optique au fond d’œil, la réalisation du champ visuel, et l’étude anatomique du nerf optique par OCT (tomographie en cohérence optique).
Plusieurs méthodes sont disponibles pour faire baisser la pression intra-oculaire et permettre de stabiliser l’évolution du glaucome : les collyres, le laser, et parfois la chirurgie
Une observance stricte et rigoureuse des collyres prescrits par votre ophtalmologiste est primordiale afin de contrôler de manière efficace un glaucome chronique.
Si vous rencontrez des problèmes de tolérance aux collyres qui vont ont été prescris, n’hésitez pas à en informer votre ophtalmologiste afin d’adapter au mieux votre traitement.
Les questions des patients :
Le glaucome se soigne-t-il ?
Le glaucome ne se guérit pas mais peut être stabilisé par un traitement adapté.
Le glaucome est-il réversible ?
Les lésions ne sont pas réversibles, mais un traitement permet de ralentir ou stopper son évolution. Le suivi régulier permet de réagir à temps.
Peut-on vivre normalement avec un glaucome ?
Oui, un suivi régulier permet dans la majorité des cas de préserver une bonne vision fonctionnelle.
Le glaucome peut-il rendre aveugle ?
Oui, lorsque le glaucome est non stabilisé, il provoque une perte progressive de la vision, en général d’abord en périphérie du champ visuel, et peut, dans les cas avancés, induire une perte totale de la vision.
Pourquoi je ne vois pas mieux lorsque je prends mon traitement par collyres pour le glaucome ?
Le traitement du glaucome a pour objectif de stabiliser la vision, et d’éviter une perte progressive du champ visuel. Il n’existe à ce jour aucun traitement permettant de récupérer la vision perdue à cause du glaucome. Raison pour laquelle il est primordial de respecter le traitement prescrit par votre ophtalmologue de manière rigoureuse.
Je ne supporte pas mes collyres pour le glaucome, que dois-je faire ?
Si les collyres sont mal tolérés, parlez-en à votre ophtalmologiste. Il existe plusieurs types de collyres, aux compositions et aux contenants différents, le but étant de trouver un traitement qui vous convient et qui permet de stabiliser votre pathologie.
Pathologies de la cornée
Kératocône
Le kératocône est une maladie de la cornée, structure transparente la plus antérieure de l’œil. Il conduit lentement et progressivement à un amincissement et une déformation conique de celle-ci.
C’est une pathologie qui peut débuter dès l’adolescence et induire petit à petit un astigmatisme, une déformation de la vision, et une photophobie. Les facteurs favorisants le kératocône sont les frottements, l’allergie et plus généralement toute inflammation chronique de la surface oculaire.
Le meilleur outil pour diagnostiquer et suivre cette pathologie est la topographie cornéenne. Il s’agit d’une évaluation en 3D de la forme de la cornée avec mesures reproductibles kératométriques.
Un suivi régulier permet un diagnostic précoce et une prise en charge optimale.

Traitement du kératocône
Le kératocône est une maladie évolutive, progressive et bilatérale.
Il s’agit dans un premier temps de freiner son évolution en stoppant les contraintes mécaniques type frottements et en traitant l’inflammation de surface, et dans un deuxième temps de réhabiliter la vision.
Cross-linking
Dans les cas où le kératocône continue à progresser malgré un bon contrôle des facteurs locaux, l’ophtalmologiste pourra vous proposer un traitement par cross-linking (CXL).
L’objectif étant de réduire la « déformabilité » de la cornée en l’exposant à des rayons ultraviolets (UVA) après application d’un agent photosensibilisant.
Cette intervention permet de rigidifier le collagène cornéen et de freiner l’évolution du kératocône.

Réhabilitation visuelle
Lorsque le kératocône est débutant, une correction par lunettes est souvent suffisante.
Cependant lorsqu’il est plus évolué et que les lunettes ne permettent plus une vision satisfaisante, l’ophtalmologiste peut avoir recours aux lentilles rigides perméables aux gaz pour améliorer la qualité visuelle.
Les lentilles rigides créent une interface lacrymale avec la cornée qui permet de régulariser sa surface et de diminuer la déformation visuelle.
Dans certains cas, la pose chirurgicale d’anneaux intra-cornéens peut redonner à la cornée une forme plus régulière.
Les cas les plus sévères peuvent nécessiter une greffe de cornée (kératoplastie transfixiante ou greffe lamellaire) : chirurgie consistant à remplacer la cornée pathologique par une cornée saine de donneur.
Les questions des patients :
Peut-on porter des lunettes lorsqu’on a un kératocône ?
Oui,
il est tout à fait possible de porter des lunettes quand on a un kératocône, et cela peut tout à fait être suffisant aux stades débutants
Est-ce que les lentilles permettent une bonne vision quand on a un kératocône ?
Les lentilles rigides perméables au gaz sont des lentilles particulières qui permettent de retrouver une bonne vision lorsque les lunettes ne corrigent plus assez bien.
Elles sont à adapter chez un professionnel de l’optique formé à cette pratique.
Je continue à frotter mes yeux de temps en temps, est-ce que je risque une aggravation du kératocône ?
Oui !
Tous les appuis mécaniques sur le globe oculaire créent une inflammation et potentiellement une déformation de la cornée.
Il est primordial de bannir les frottements, et de les remplacer par une instillation de collyre pour calmer les démangeaisons ou détourner les automatismes.
J’ai un kératocône, est-ce que je peux bénéficier d’une chirurgie réfractive ?
Le kératocône clinique contre indique tout laser réfractif cornéen (PKR, LASIK, SMILE).
Néanmoins si les facteurs mécaniques sont maitrisés et que la réfraction est stable, une chirurgie réfractive par implants phakes (ICL) peut être envisageable.
Pathologies de la cornée
Sécheresse oculaire
Le syndrome sec oculaire est un motif de consultation très fréquent en ophtalmologie. Il peut toucher tous les âges et avoir un retentissement variable de minime à sévère en entraînant parfois une inflammation invalidante. Il s’agit le plus souvent d’une pathologie chronique qui peut avoir un impact à long terme.
Cette maladie peut avoir de nombreuses causes conduisant à la dégradation de la qualité du film lacrymal et une irritation des tissus oculaires : pathologies inflammatoires générales (syndrome de Gougerot), port des lentilles, chirurgies ophtalmologiques récentes, pathologies thyroïdiennes, pathologies des paupières (blépharite, rosacée), facteurs environnementaux (pollution, air sec, exposition aux écrans), et l’âge.
La sécheresse oculaire peut se traduire par différents symptômes : picotements, brûlures, prurit, sensation de grains de sable sous les paupières, photophobie, sensibilité au vent, ou même un trouble visuel invalidant pour la lecture ou le travail sur écrans.
Paradoxalement, on observe souvent un larmoiement chez les patients atteints de sécheresse oculaire. Ces larmes sont sécrétées par l’organisme pour pallier la sécheresse, cependant leur qualité n’est pas suffisante pour hydrater correctement la surface oculaire.
Traitement de la sécheresse oculaire
La prise en charge de cette pathologie multifactorielle se doit d’être globale.
Hygiène et maitrise des facteurs favorisants : hydratation générale, soins des paupières, usage raisonné des lentilles, diminution du temps passé sur les écrans, éviter l’air climatisé directement sur le visage, rééducation du clignement.
L’ophtalmologue prescrit des larmes artificielles en première intention. Dans certains cas, le traitement peut également comporter des molécules anti-inflammatoires, antibiotiques ou immunomodulatrices.
Parfois, l’utilisation de bouchons lacrymaux peut être très utile afin d’occlure les points lacrymaux, lieux d’évacuation des larmes. Dans les cas les plus sévères, l’ophtalmologiste peut avoir recours à l’utilisation de lentilles rigides à réservoir de larmes, comme les verres scléraux.
La sécheresse oculaire est un problème fréquent et chronique, pour lequel le traitement doit prendre la forme d’une routine et s’inscrire dans la durée.
Quelques gestes simples contre la sécheresse oculaire :


Les questions des patients :
Quelles sont les causes de la sécheresse oculaire ?
La sécheresse oculaire peut être liée à :
- l’âge
- le travail prolongé sur écran
- le port de lentilles de contact
- certains médicaments
- des maladies générales ou auto-immunes
- une dysfonction des glandes de Meibomius
Elle est souvent multifactorielle.
La sécheresse oculaire est-elle une maladie chronique ?
Oui.
Dans la majorité des cas, il s’agit d’une maladie chronique, dont les symptômes peuvent fluctuer dans le temps.
Le traitement vise à améliorer durablement le confort visuel, même si une guérison définitive n’est pas toujours possible.
Comment traite-t-on la sécheresse oculaire ?
Le traitement est personnalisé et peut associer :
- des larmes artificielles
- des traitements des paupières (hygiène palpébrale)
- des collyres anti-inflammatoires
- des compléments nutritionnels
- parfois des traitements instrumentaux spécifiques
L’objectif est de restaurer l’équilibre de la surface oculaire.
Combien de temps dure le traitement de la sécheresse oculaire ?
Il n’y a pas de durée fixe.
Le traitement est souvent au long cours, avec des ajustements selon les périodes et les facteurs aggravants.
Une prise en charge régulière permet de prévenir les poussées.
Les larmes artificielles peuvent-elles être utilisées longtemps ?
Oui.
Les larmes artificielles, surtout sans conservateur, peuvent être utilisées quotidiennement et sur le long terme, sans risque pour l’œil, et sans induire de dépendance.
Peut-on guérir définitivement de la sécheresse oculaire ?
Dans certains cas légers, les symptômes peuvent disparaître.
Mais le plus souvent, la sécheresse oculaire nécessite un suivi et un traitement d’entretien à vie pour maintenir le confort visuel.
La sécheresse oculaire peut-elle altérer la vision ?
Oui.
Elle peut entraîner une vision fluctuante, parfois gênante pour la conduite, la lecture ou le travail sur écran.
Un traitement adapté permet généralement de stabiliser la qualité visuelle.
Quand faut-il consulter un ophtalmologue ?
Il est recommandé de consulter en cas de gêne oculaire persistante, de baisse de vision associée, ou de symptômes inhabituels.
La sécheresse oculaire est-elle compatible avec la chirurgie réfractive ?
Une sécheresse oculaire non traitée doit être prise en charge avant toute chirurgie afin d’optimiser les résultats et le confort postopératoire.
Pathologies de la rétine
DMLA
La Dégénérescence Maculaire Liée à l’Âge (DMLA) est une maladie de la rétine centrale (macula), chronique et progressive. Il s’agit de la première cause de malvoyance après 65 ans dans les pays développés.
Lorsque les cellules rétiniennes de la macula sont atteintes, la vision centrale devient floue et/ou déformée. Cependant il faut noter que la vision périphérique reste fonctionnelle, par conséquent la DMLA ne rend pas aveugle.
Il existe deux formes principales de la DMLA, une forme atrophique dite « sèche » et une forme exsudative dite « humide ».
La DMLA atrophique présente une évolution lente et progressive, se manifestant par une tâche noire dans la vision centrale. Il n’y a actuellement pas de traitement efficace, hormis une alimentation équilibrée (Vitamine C, Zinc, Vitamine E, Lutéine, Omega 3). Une évolution vers la forme exsudative (humide) est possible.
La DMLA exsudative, ou forme « humide » est due à l’apparition de vaisseaux anormaux sous la rétine, induit une baisse brutale de la vision. Son évolution est rapide et doit motiver une consultation en urgence.
Pour être efficace, le traitement doit être précoce par des injections intra-vitréennes d’anti VEGF (IVT), réalisées en salle technique sous anesthésie locale. Ces injections doivent être répétées, sont brèves et bien tolérées.
> Télécharger la Fiche info injections
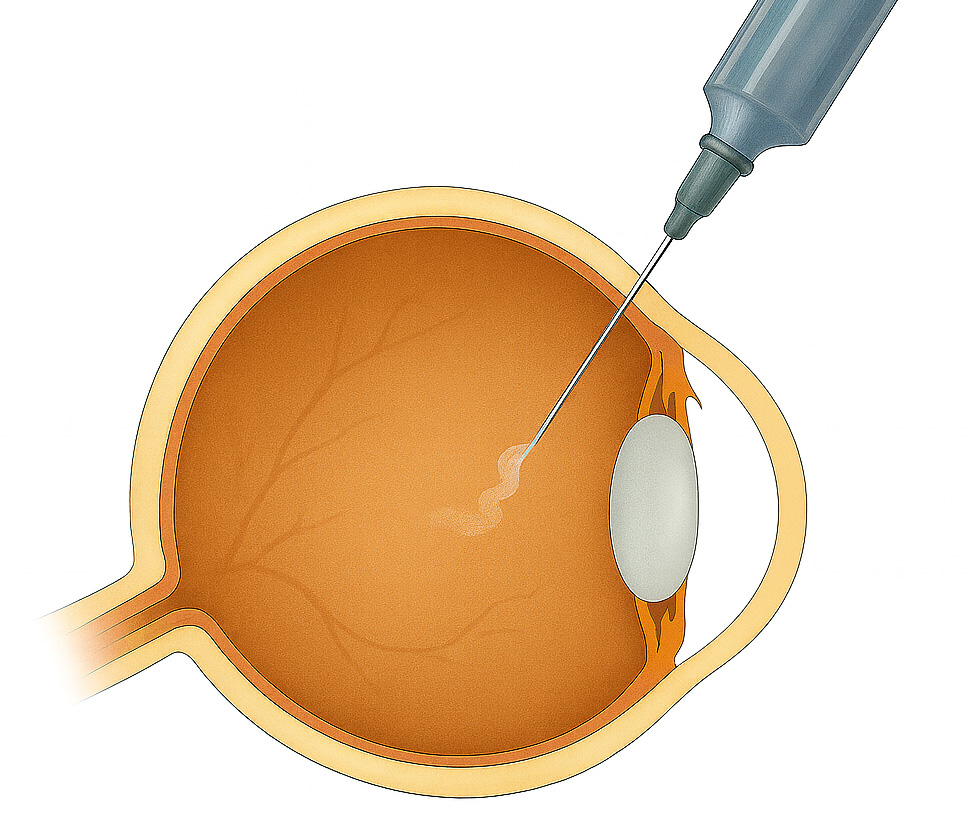
Les signes qui doivent alerter
Il faut consulter rapidement son ophtalmologue en cas de baisse de la vision centrale ou tâche sombre centrale, quand les lignes droites semblent déformées (métamorphopsies), difficultés soudaines à lire ou reconnaître les visages.
Vous pouvez utiliser chez vous une grille d’Amsler pour dépister ces signes précocement.
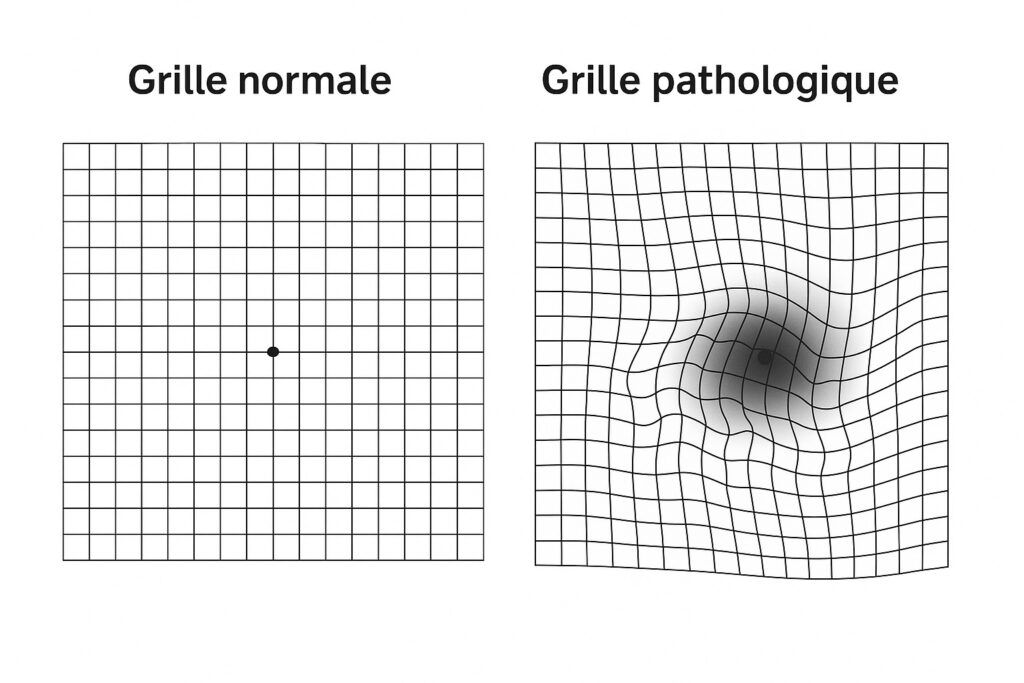
> Télécharger la grille d'Amsler
Dépistage et suivi
En consultation, l’examen du fond d’œil et l’OCT (tomographie en cohérence optique) permettent de poser le diagnostic.
Si une forme humide est détectée, un traitement rapide par IVT est indiqué.
Un suivi régulier est recommandé, même en l’absence de symptômes, après 60 ans en cas d’antécédents familiaux.
Conseils de prévention
Certains gestes peuvent réduire le risque d’évolution :
- Arrêter de fumer
- Avoir une alimentation équilibrée (poissons gras, légumes verts : choux frisés, épinards, brocolis, petits pois, fruits : agrumes, mangue, kiwi, noix)
- Contrôler les facteurs cardiovasculaires (hypertension, cholestérol)
Les questions des patients :
La DMLA peut-elle rendre aveugle ?
Non, la DMLA ne rend pas totalement aveugle car elle touche le centre de la vision. Même si la vision des détails (lecture, télévision…) est rendue difficile, la périphérie de la vision est préservée ce qui permet de se déplacer et de se repérer dans l’environnement.
J’ai une DMLA, mais pourquoi ne me propose-t-on pas de faire des injections ?
Il existe 2 formes de DMLA : la DMLA dite « sèche » et la DMLA « humide ».
À ce jour, les injections intra-vitréennes sont réservées au traitement de la DMLA humide.
Mais un suivi est tout de même nécessaire car il est possible de passer de la forme sèche à la forme humide avec le temps.
Combien de temps dure le traitement par injections pour la DMLA exsudative (humide) ?
La DMLA exsudative est une maladie chronique. Le traitement par injections intravitréennes (anti-VEGF) n’a généralement pas de durée définie à l’avance.
Les injections sont poursuivies tant que la maladie est active, avec un rythme adapté à l’évolution de votre œil.
Les injections sont-elles nécessaires à vie ?
Pas forcément.
Chez de nombreux patients, les injections peuvent être progressivement espacées, et parfois interrompues si la maladie est stable.
Cependant, une surveillance régulière reste indispensable, car la DMLA peut se réactiver même après une période d’amélioration.
Pourquoi faut-il parfois des injections sur le long terme ?
La DMLA exsudative est liée à une production anormale de vaisseaux sous la rétine.
Les injections contrôlent cette activité, mais ne guérissent pas définitivement la maladie.
Le traitement vise à préserver la vision et éviter une perte visuelle irréversible.
Comment est décidé le rythme des injections ?
Le rythme est personnalisé selon : votre acuité visuelle, les résultats de l’OCT, l’activité de la maladie et la réponse au traitement.
On utilise souvent une stratégie dite « Treat and Extend », qui permet d’espacer progressivement les injections lorsque la DMLA est bien contrôlée.
Peut-on arrêter les injections si la vision est stable ?
Oui, dans certains cas.
Si la DMLA est inactive, le traitement peut être mis en pause, mais des contrôles réguliers sont nécessaires pour détecter rapidement une éventuelle récidive.
Que se passe-t-il si on arrête le suivi ?
Un arrêt du suivi expose à un risque de réactivation silencieuse, pouvant entraîner une perte visuelle parfois irréversible.
Même en l’absence d’injection, le suivi ophtalmologique est essentiel.
Les injections sont-elles douloureuses ?
L’injection est réalisée sous anesthésie locale par collyre.
Elle est généralement rapide et peu douloureuse, avec une gêne transitoire après le geste.
Quel est l’objectif du traitement de la DMLA exsudative ?
L’objectif principal est de stabiliser la vision, prévenir l’aggravation et, dans certains cas, d’améliorer l’acuité visuelle.
Un traitement précoce et bien suivi permet de meilleurs résultats visuels à long terme.
Pathologies de la rétine
La rétinopathie diabétique
La rétinopathie diabétique est une complication du diabète qui touche la rétine.
Avec le temps, l’hyperglycémie fragilise les petits vaisseaux (microangiopathie). Cela peut provoquer de l’ischémie de la rétine (mauvaise oxygénation), des hémorragies, ou de l’œdème maculaire (maculopathie diabétique).
La souffrance rétinienne induit la sécrétion de facteurs angiogéniques comme le VEGF entraînant la formation anarchique de « néovaisseaux », susceptible de causer des hémorragies, décollements de rétine ou glaucomes néovasculaires.
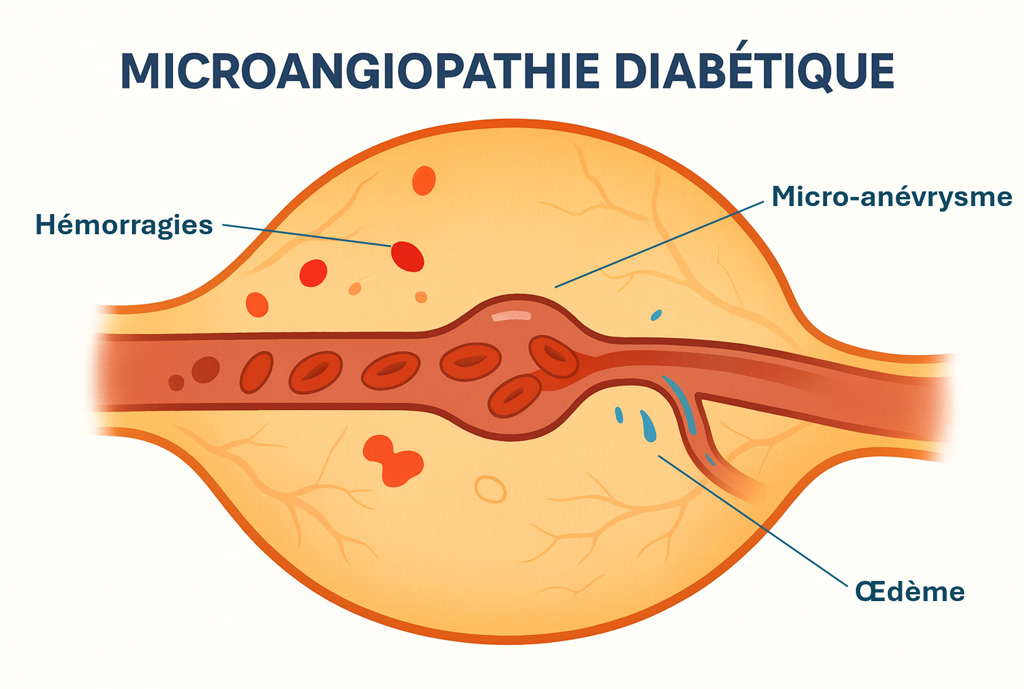
Quels symptômes peut-on ressentir ?
Potentiellement aucun pendant longtemps, d’où l’importance du dépistage annuel qui permet d’intervenir à temps.
Dans les stades plus évolués, peuvent apparaître une vision floue, déformée, des points noirs dans la vision (myodesopsies), voire des douleurs.
Comment prévenir la rétinopathie diabétique ?
L’équilibre du diabète et de la tension artérielle sont les meilleurs alliés pour prévenir la rétinopathie diabétique. Un dépistage par un fond d’œil dilaté chez l’ophtalmologiste doit être réalisé chaque année.
L’évolution de la maladie se fait silencieusement et sur plusieurs années, un suivi régulier permet de la détecter précocement et d’éviter les complications potentiellement cécitantes.
Quels sont les traitements possibles ?
En cas de rétinopathie diabétique non proliférante minime à modérée, le traitement repose sur une amélioration de l’équilibre de la maladie.
Si l’état rétinien est plus sévère, un traitement par laser argon peut s’avérer nécessaire afin d’éviter les complications citées précédemment.
Si à l’examen OCT (tomographie par cohérence optique), l’ophtalmologiste diagnostique un œdème maculaire altérant l’acuité visuelle, il peut avoir recours aux injections intra vitréennes (IVT) d’anti VEGF ou de corticoïdes.
Enfin, en cas de complications de type décollement de rétine, hémorragie intra-vitréenne ou glaucome néovasculaire, une chirurgie peut s’avérer nécessaire.
> Télécharger la Fiche info injections
Les questions des patients :
Comment préparer ma consultation chez l’ophtalmo en tant que patient diabétique ?
L’ophtalmo aura besoin de connaître votre taux d’hémoglobine glycquée (HbA1c, prise de sang prescrite tous les 3 mois par votre médecin référent du diabète).
Il faudra également venir accompagné pour pouvoir réaliser un fond d’œil dilaté, qui ne vous permet pas de conduire pour rentrer chez vous.
Le diabète peut-il rendre aveugle ?
Oui, dans les formes évoluées de diabète, il existe un risque de perte de la vision.
Quel est le meilleur traitement pour éviter d’avoir du diabète dans les yeux ?
Le meilleur traitement est la prévention. C’est-à-dire qu’il faut avoir un diabète et une tension artérielle bien équilibrés sur le long terme afin d’éviter d’avoir du diabète dans les yeux.
J’ai du diabète, mais je n’ai pas de baisse de la vision, dois-je tout de même faire vérifier mes yeux ?
Oui, un suivi annuel est nécessaire pour toute personne traitée pour un diabète.
Pathologies de la rétine
Occlusion veineuse de la rétine
Elle est due à une diminution du débit sanguin veineux rétinien. Elle peut être :
- complète : on parle d’Occlusion de la Veine Centrale de la Rétine (OVCR),
- limitée à une zone : on parle d’Occlusion de Branche Veineuse Rétinienne (OBVR).
Elle peut avoir deux conséquences principales :
- l’œdème maculaire responsable d’une baisse de vision
- l’ischémie rétinienne induisant la formation de néovaisseaux qui peuvent saigner ou induire un glaucome secondairement.
Quels symptômes peut-on ressentir ?
L’OVCR se caractérise par une baisse de la vision brutale, indolore, le plus souvent d’un seul œil.
Les patients décrivent une vision floue, des tâches sombres dans le champ visuel, ou des déformations des lignes.
Quels sont les facteurs de risque ?
Les facteurs pouvant augmenter le risque d’OVCR sont :
- l’hypertension artérielle,
- le diabète,
- le tabac,
- l’hypercholestérolémie,
- le glaucome chronique.
Quels sont les traitements possibles ?
Le traitement ne vise pas à rétablir le débit sanguin veineux mais à limiter les conséquences visuelles.
Il convient en premier lieu de prendre en charge les facteurs de risque cardiovasculaires (consultation cardiologique, équilibre de la tension, du diabète, etc.).
Si l’examen OCT révèle un œdème maculaire, l’ophtalmologiste peut proposer un traitement par injections intra-vitréennes (IVT) d’anti VEGF ou de corticoïdes.
En cas d’ischémie rétinienne, des séances de laser argon peuvent être nécessaires.
Avec un suivi régulier, le traitement par injection permet une bonne récupération visuelle dans une majorité de cas. Parfois, notamment si l’ischémie est prononcée, le pronostic visuel peut être plus réservé.
> Télécharger la Fiche info injections
Les questions des patients :
Combien de temps dure le traitement par injections ?
La durée du traitement n’est pas fixée à l’avance.
Les injections sont réalisées tant que l’œdème maculaire est présent ou récidive, avec un rythme adapté à l’évolution clinique et aux résultats des OCT.
Les injections sont-elles à vie ?
Non.
Contrairement à certaines maladies chroniques, l’OVCR peut s’améliorer avec le temps.
Chez de nombreux patients, les injections sont temporaires, mais peuvent être nécessaires sur plusieurs mois, parfois plus longtemps selon la sévérité initiale.
Comment décide-t-on d’espacer ou d’arrêter les injections ?
La décision repose sur : l’amélioration de la vision et la disparition ou la stabilisation de l’œdème maculaire sur l’OCT.
Les injections sont espacées progressivement lorsque la situation est stable.
Quel est le pronostic visuel d’une OVCR ?
Le pronostic dépend du type d’OVCR (ischémique ou non ischémique), de la vision initiale et de la rapidité de la prise en charge.
Un traitement précoce permet souvent de préserver ou améliorer la vision, mais une récupération complète n’est pas toujours possible.
Existe-t-il un risque de complications ?
Oui, certaines formes peuvent évoluer vers : une ischémie rétinienne et un glaucome néovasculaire.
C’est pourquoi un suivi ophtalmologique régulier est indispensable, même en cas d’amélioration.
Dans la rubrique
Pathologies et Traitements
vous pouvez consulter également :

Les Troubles de la vue

